今回は糖尿病患者さんの運動習慣について、医療スタッフと糖尿病患者さん、二つの視点から糖尿病患者さんの運動習慣についての実態を見ていきたいと思います。(このアンケートは594名(患者さん465名、医療スタッフ129名)の方の回答をもとに制作しています。)
また、その糖尿病患者さんの運動習慣の実態を受けて、どのように対策、対応していけば良いのかもお話ししていきたいと思います。
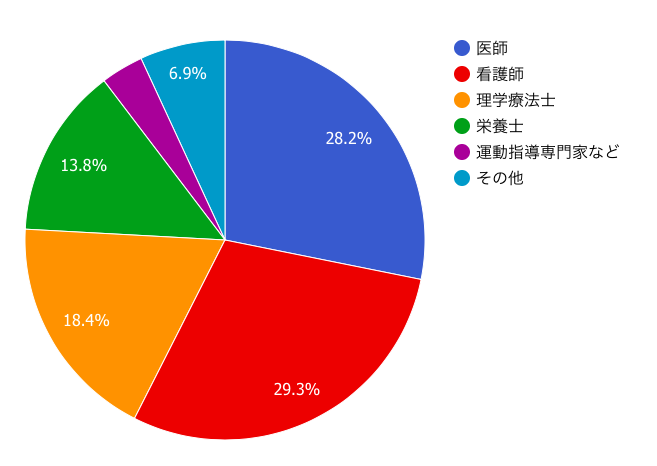
Q.『糖尿病患者さんへの運動指導を行う、医療スタッフの割合』医療スタッフに聞きました
医師と看護師が半数を占めています。
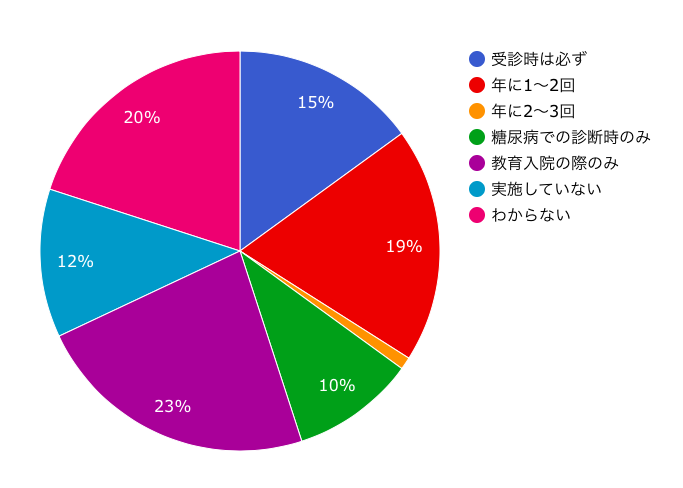
Q.『病院での運動指導の実施頻度』 医療スタッフに聞きました
実施頻度について、『受診時は必ず行う』が15%と低い割合となっており、これには糖尿病患者さんの『運動を行えていない理由』のアンケート結果から、一番回答が多かった『時間がないから』という理由が関係していると思われます。
Q.『運動を行えていない理由は何ですか?』糖尿病患者さんに聞きました。
・【時間を取るのが難しい】42%
・【運動が苦手】37%
・【運動が面倒】37%
・【気温が暑い、寒いから】20%
・【適切な運動内容や量がわからない】18%
・【運動に適した環境がない】15%
・【運動によって体調が悪化するのではないか】14%
・【運動の効果を感じられない】6%
・【医師に運動を禁止されている】5%
・【その他】10%
『運動に適した環境がない』が15%となっていますが、新型コロナウイルスが猛威を振るっていることにより、屋外の公園や広場にも多くの人が集まるようになりました。
その結果、患者さんの中には公園や広場でさえも感染リスクを恐れて運動することをためらってしまう方もいるようなので、この15%の数値は今後増えていくのではないかと考えています。
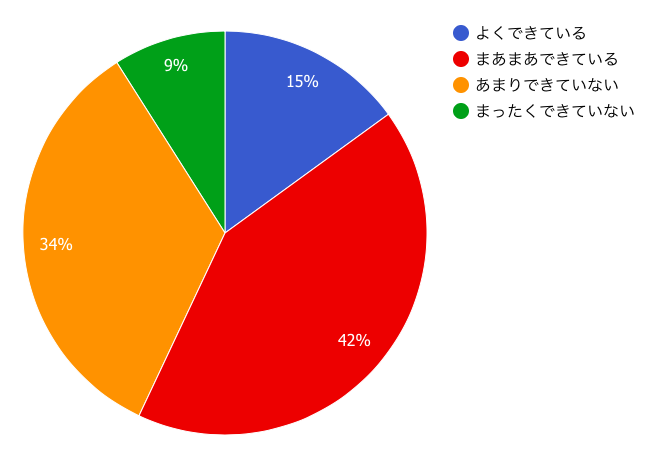
Q.『高齢患者さんや合併症を抱えた患者さんそれぞれに合わせた運動指導ができていますか?』医療スタッフに聞きました。
よくできている、が2割止まりとなり患者さんそれぞれに合った運動プログラムは提供できていない状況です。
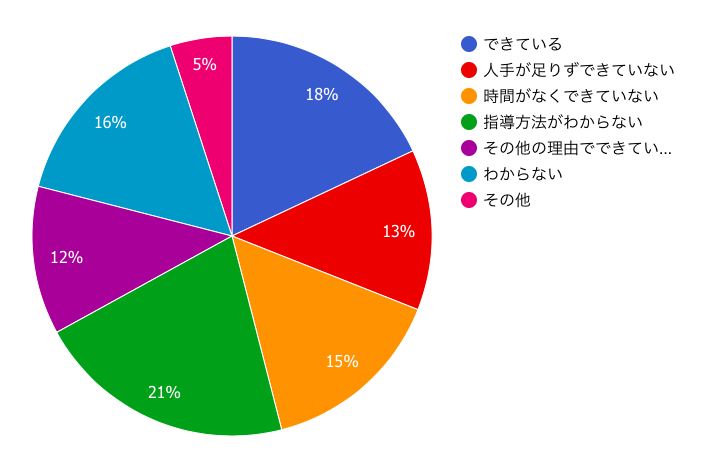
Q.『運動指導において、最も改善すべき点は何ですか?』医療スタッフに聞きました

この最も改善すべき点と、上記の患者さんそれぞれに合わせた運動指導ができているかのアンケート結果は共通していると思います。
患者さんそれぞれに合わせた運動指導をできていないということは、当然患者さんは自分にはどんな運動が最適なのかわかりません。
運動を行うというモチベーションにもそれは影響していると考えており、『何をしたら良いのかわからない』、『どのくらいの頻度で行えばいいかわからない』といった心理状態では、なかなか運動を行ないたい、という前向きな気持ちにはなれないのではないでしょうか。
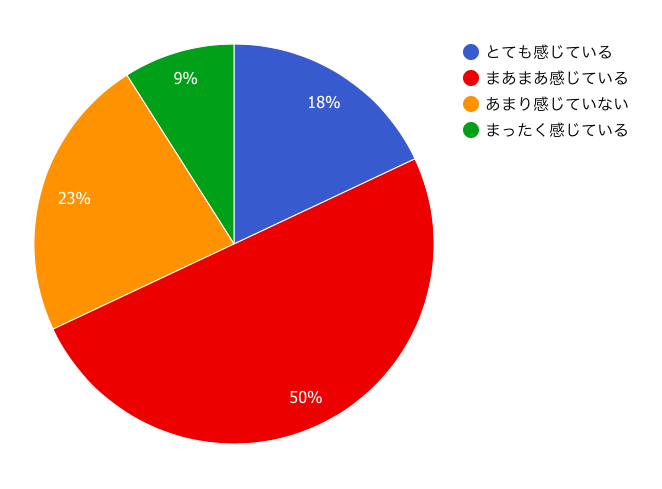
Q.『糖尿病治療のために運動を行っていますか?』 糖尿病患者さんに聞きました
患者さんのうち約6割の方が運動を積極的に行っており、合わせて約7割の方が運動の効果を実感しているという結果となりました。
しかし、約3割の方が運動の効果を実感していないという結果となり、実感している7割の方に目を向けるよりかは、なぜ3割の方が効果を実感していないのかにフォーカスして取り組むことが今後は重要です。
Q.『運動の効果を感じていますか?』 糖尿病患者さんに聞きました
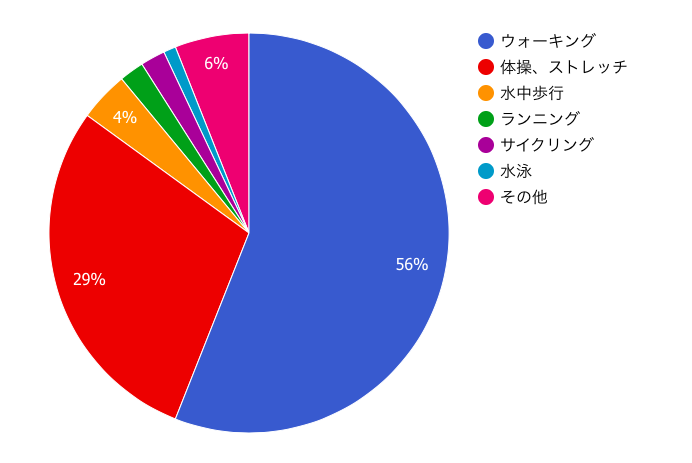
Q.『オススメの運動は何ですか?』 医療スタッフに聞きました
医療スタッフの56%の方がウォーキングを推奨しており、実際に患者さんの約6割の方が『ウォーキング』をしているとの回答となりました。
やはり環境や場所に関係なく行うことができる『ウォーキング』が人気のようです。
また、2型糖尿病の場合は、有酸素運動に加えて腕立て伏せやスクワットなどの筋力トレーニングも並行して行うことでより効果を得ることができます。
Q.『普段、よく行う運動は何ですか?』糖尿病患者さんに聞きました。
・【ウォーキング】64%
・【体操、ストレッチ】31%
・【家事や通勤での身体運動】21%
・【サイクリング】12%
・【スポーツ】6%
・【ランニング】5%
・【水中歩行】2%
・【水泳】1%
・【その他】12%
・【運動していない】8%
個人的には、家事や通勤での身体運動をお勧めしており、車や自転車で行っている買い物などの可能な範囲で徒歩で行ってみたり、会社のエレヴェーターをできるだけ使わずに階段を使うなど、ちょっとした工夫ですが十分運動と呼ぶことができると考えています。
また、『上記の運動を行えていない理由』での回答にもあった、「時間を取るのが難しい」や「運動が苦手」という方に試していただきたいです。
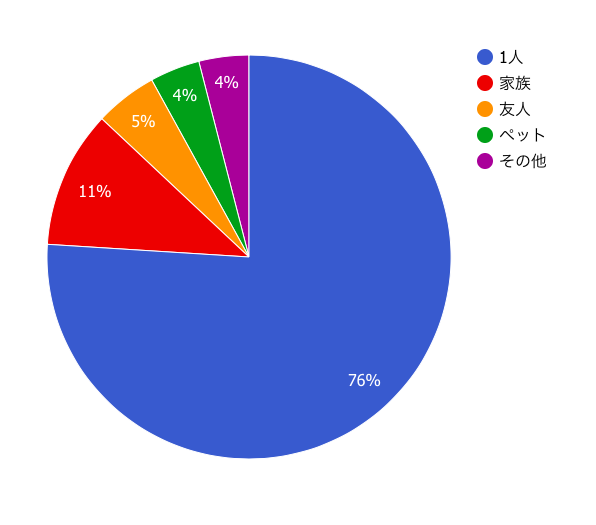
Q.『誰と運動に取り組んでいますか?』糖尿病患者さんに聞きました
約半数の方が一人で運動を行っているという結果となりました。
新型コロナウイルスの影響で今後さらに一人で運動するという方は増えていくのではないでしょうか。